Miopia: o que é, sintomas, causas e tratamento

Para que o nosso olho cumpra o seu papel é preciso que haja luz. Os olhos funcionam como uma câmara fotográfica constituída por lentes que captam a imagem e a conduzem ao cérebro, onde realmente é processado a nossa visão. Na verdade, nós enxergamos com nosso cérebro. O olho nada mais é como uma estrutura […]
Medicamentos que podem antecipar o surgimento da Catarata
Ao usarmos alguns medicamentos, podemos estar prejudicando a nossa saúde e essa afirmação já não é novidade. Muitos medicamentos causam efeitos colaterais e então desenvolvemos doenças precocemente e que na maioria das vezes poderíamos ter evitado. Ao pensarmos na catarata, o uso de medicamentos pode prejudicar a visão, causando reações tóxicas ou aumentando a sensibilidade […]
DMRI: o que é, sintomas, causas e tratamento
O que é o DMRI? O significado da sigla DMRI seria: Degeneração macular relacionada à idade. É uma doença ocular comum que causa danos à mácula, ou seja, uma pequena mancha perto do centro da retina necessária para uma visão central e precisa, que nos permite ver objetos que estão sempre à nossa frente. Trata-se […]
Conheça a Cirurgia de Catarata com lente Intraocular por facoemulsificação
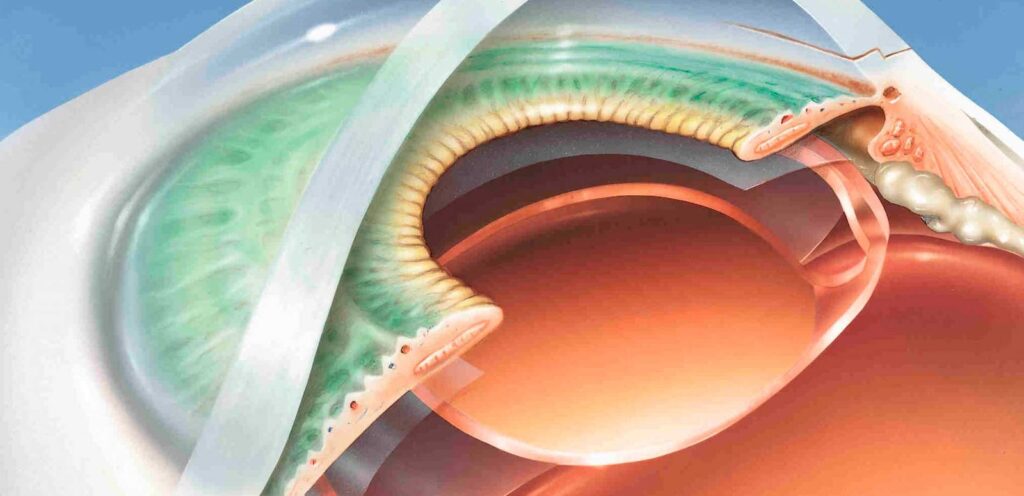
Sabemos que a catarata é a visão prejudicada no cristalino, ou seja, a lente natural dos olhos. Para melhorar a visão do paciente, deve-se retirar a catarata para de fato proporcionar ao paciente uma visão nítida. O caso da doença em questão é cirúrgico e se faz necessário substituir a lente antiga e embaçada por […]
Como é o pós operatório da cirurgia de Catarata

Você já sentiu isso? Aquela sensação de não saber como será nossa recuperação após uma cirurgia que tememos? Temos confiança no médico, sabemos que trata-se de uma cirurgia rápida e simples, porém, informação nunca é demais e queremos estar cientes do que nos acontecerá depois da cirurgia, certo? Sabemos também que cada um de nós […]